Тысячи людей, посещающих тропические страны, сталкиваются с большой опасностью. Малярийный паразит или plasmodium malariae вызывает развитие инфекции, влияющей на клетки крови. Существует более 100 разновидностей малярийных плазмодиев, но всего 4 вида способны вызывать развитие опасной болезни. Ежегодно болеют малярией более 300 миллионов человек (мужчин, женщин, детей), из них 1,5 миллиона случаев смертельны.

Что представляет собой?
Второе название — «болотная лихорадка» или «перемежающаяся лихорадка». Это инфекционная болезнь, передающаяся от больного человека к здоровому через укусы малярийного комара, а впоследствии через переливание крови, от мамы к ребенку при беременности. Заразиться малярией можно в странах с теплым климатом и повышенной влажностью.
Вернуться к оглавлениюПричины заражения
Что вызывает: этиология
Причина заболевания — простейшие одноклеточные, вызывающие опасное заболевание, собраны в группу плазмодиев из 4 видов:
- Pl. Falciparu — самый опасный вид.
- Pl. Vivax — виновник классической формы заболевания.
- Pl. Malariae.
- Pl. Ovale.
Патогенез
Плазмодий проходит 2 стадии развития:
- спорогонии (участвует насекомое);
- шизогонии (задействован человек).
Развитие шизогоний состоит из 2 фаз:
- Тканевая. Длительность фазы составляет до 14 дней и совпадает с периодом инкубации. В это время шизогонии размножаются в клетках печени и выходят в кровь.
- Эритроцитарная. В этой фазе проявляется клиническая симптоматика. Происходит распад эритроцитов и продукты жизнедеятельности простейших попадают в плазму.
Жизненный цикл
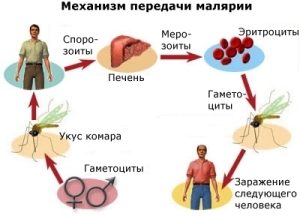
Путь развития возбудителя невозможен без носителей: комар и человек. Простейшее одноклеточное передается насекомому с зараженной кровью человека. В желудке оно оплодотворяется и размножается, образуя споры, которые накапливаются в слюне. При укусе насекомого они попадают в кровь человека и начинается сложный жизненный цикл возбудителя малярии. Кровь разносит споры по организму, они попадают в печень. Там они размножаются, преобразовываясь в мерозоиты. После выхода из печени проникают в красные кровяные тельца. Плазмодий 3 и 4 типа может длительное время оставаться в печени, они вызывают рецидивы малярии даже через многие месяцы.
Вернуться к оглавлениюКровь человека, который болеет малярией, опасна и при переливании, и даже для укуса здоровых насекомых. Существует вероятность заражения малярией здорового человека.
Эпидемиология
Впервые возбудителя малярии обнаружили в 1880 году. Открыватель — французский врач Шарль Луи Лаверан. Заболеваемость болотной лихорадкой носит сезонный, очаговый характер, хотя его география достаточно широкая. Сезонность инфицирования в умеренном климате составляет от 1,5 до 3 месяцев, в субтропическом климате — от 5 до 8, а в тропиках круглый год. Она не встречается в северных широтах и не развивается выше 1800 м от уровня моря.
Вернуться к оглавлениюВиды малярии
Вид возбудителя малярии является характерной особенностью для подразделения патологии на 4 классических вида:
- Тропическая. Опасный вид инфекции, течение патологии сопровождается серьезными осложнениями. Заболевание тяжело лечится, нередко результат — смерть пациента. Тропическая малярия считается наиболее распространенной формой.
- Трехдневная. Классическая форма, проходит без осложнений и нет летального исхода.
- Овале. Схожа с трехдневной формой, но с более мягким процессом.
- Четырехдневная. Доброкачественная форма, характеризующаяся острым течением.
Существует 5 вид — шизонтный или шприцевый. Для него характерно попадание развитых шизогоний в результате переливания крови или заражения плода во время беременности. Отсутствие фазы развития микробов в печени — отличительная особенность данного вида. Проявление клинических признаков зависит от количества введенной крови.
Вернуться к оглавлениюСимптомы
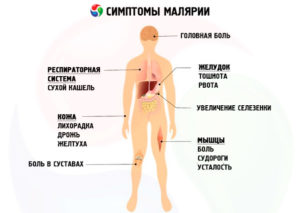
Характерные симптомы малярии — это результат прохождения всех циклов развития простейших в организме. Для малярии характерна последовательность циклов, приступы сменяет спокойствие. Если необходимое лечение не начато, последующий приступ протекает тяжелее и может закончиться смертью. Каждый вид инфекции сопровождают характерные признаки малярии у человека:
- При трехдневной через день наблюдается высокая температура. Первые признаки проявляются до обеда, их продолжительность до 12 часов. Резкий скачок сменяет снижение и обильный пот. При сдаче анализа крови через несколько недель можно обнаружить анемию. Инфекция сохраняется в организме до 3 лет, вызывая поздние рецидивы.
- Лихорадка при малярии четырехдневной держится с интервалом в 2 дня. Проявление симптоматики мягче, но длительная сохранность инфекции в организме (до 50 лет).
- При овале симптомы появляются в вечернее время, повторяются через день.
- Лихорадочное состояние при тропической форме держится на протяжении 30 часов, характерная цикличность отсутствует. После длительных лихорадочных состояний может произойти поражение центральной нервной системы, развивается кома.
Стадии развития процесса
Независимо от вида плазмодий течение патологии делится на периоды:
- Инкубационный период. Средняя продолжительность 10 дней. В этот период происходит накопление плазмодиев, клиническая симптоматика отсутствует.
- Продромальный период. Возникновение неспецифических симптомов. Появляется хроническая усталость, разбитость, боль в голове, субфебрильная температура.
- Приступ. На его продолжительность влияет тип плазмодиев. Бактерии выходят из красных телец, продукты их жизнедеятельности распространяются по крови. Характерные признаки интоксикации:
- высокая температура;
- головная боль;
- мышечные боли;
- малокровие;
- увеличенная печень и селезенка.
- Период между приступами. Снижаются симптомы отравления организма, улучшается самочувствие. Такую картину обуславливает уход микроорганизмов обратно в эритроциты. Иногда человек выглядит здоровым.
Особенности малярии у детей

Низкий иммунитет у детей обуславливает тяжелую клиническую картину, поэтому если появилась симптоматика, нужно срочно обратиться к врачу. У ребенка до 5-летнего возраста своеобразное течение заболеваний. В период возникновения лихорадочных приступов отсутствует потоотделение и вместо озноба появляется синюшность конечностей, под носом. Кожа малыша бледнеет, начинаются судороги и рвота. Малярия у детей характеризуется резким скачком температуры, затем снижением до субфебрильной. Отравление организма токсическими веществами приводит к расстройству пищеварения: боль в животе, понос. Появляются характерные признаки:
- анемия при малярии;
- пятнистая сыпь на теле.
При беременности
Процесс беременности сам по себе достаточно сложный. Физиологические изменения организма, гормональные нарушения, иммунологические встряски делают будущую маму и малыша чувствительными к инфекции. У беременных тяжесть течения патологии в несколько раз сильней, чем у небеременных. Развиваясь, бактерия оказывает негативное действие на плод, угрожая нарушением умственного развития.
Если заражение организма женщины произошло в первом триместре беременности велика вероятность гибели плода, наступления преждевременных родов или самоаборта. Перенесенная внутриутробно болезнь сказывается на развитии плода. В первые дни после рождения у ребенка проявляются последствия внутриутробного заражения: лихорадка, желтуха, судороги, отек легких.
Вернуться к оглавлениюДиагностические процедуры
Диагностика основывается на изучении клинической симптоматики и сведений о эпиданамнезе больного. Подтверждение диагноза происходит путем проведения лабораторных методов исследования крови. Согласно микроскопии кровяного мазка, определяют насыщенность бактериями, какого они вида. С целью изучения крови нужно делать два мазка:
- Тонкий, позволяющий определить тип инфекции и стадию ее развития.
- Толстый. Метод определения плазмодия и его стойкости к лекарственным препаратам.
Второй метод диагностики — ПЦР. Экспериментальный метод молекулярной диагностики достаточно дорогостоящий, поэтому как основной метод его не используют, только в качестве дополнительного. Для распознавания антител в крови человека проводят иммуноферментный анализ. Выбор метода диагностики зависит от возможностей медицинского учреждения, но проведение микроскопии крови обязательно.
Вернуться к оглавлениюОбщий анализ крови показывает наличие анемии, увеличение лейкоцитов, снижение тромбоцитов. В общем анализе мочи присутствует кровь.
Лечение болезни
Больной человек — источник инфекции. При подозрении на наличие патологии у взрослых или детей немедленно больного госпитализируют и помещают в инфекционное отделение. Находится он в медицинском учреждении до полного исчезновения инфекции при малярии. Больному проведут полное обследование и назначат курс интенсивной терапии.
Вернуться к оглавлениюЧем лечить?
- Антибактериальные препараты:
- «Хинин» — самый надежный и проверенный. Лечение проводится при внутривенном введении лекарства. Продолжительность терапии 7 дней. При невозможном введении препарата его вводят внутримышечно, но дополнительно приписывают антибиотики и второе противомалярийное средство.
- «Хингамин» — таблетированное средство против малярии. Курс лечения 5 дней для взрослых. Для детей вводят препарат внутримышечно.
- Внутривенная терапия:
- физиологический раствор;
- «Гемодез»;
- «Фуросемид»;
- «Эуфиллин»;
- эритроцитарная масса.
- Укрепление иммунитета;
- Симптоматическое лечение.
Осложнения
Кроме неприятных симптомов, сопровождающих заболевание, опасно развитие осложнений:
- поражаются легкие и печень;
- развивается анемия;
- мозговые нарушения (судороги, паралич, кома);
- внутрисосудистый распад эритроцитов (почечная недостаточность).
Профилактика
Своевременное выявление случаев заболеваний, необходимая терапия больных и носителей, осуществление эпидемиологического контроля и профилактика — комплексный подход, помогающий контролировать ситуацию. Профилактика малярии обязательна абсолютно для всех. К основным профилактическим мерам относится борьба с переносчиками микроорганизмов, поэтому нельзя забывать о средствах защиты:
- москитные сетки на дверях и окнах;
- средства против комаров.
Прививка против малярии не разработана, поэтому в качестве профилактики используются противомалярийные средства. Выезжая в зону повышенного риска, курс профилактики начинают за 2 недели до поездки, продолжают все время нахождения на территории риска и 4 недели после возвращения. В группу риска по высокой заболеваемости входят туристы, беженцы, носители плазмодиев. Если человек болел малярией, его обязательно ставят на учет.
 Паразиты Ещё один сайт на WordPress
Паразиты Ещё один сайт на WordPress 
 (4 votes, average: 4,75 out of 5)
(4 votes, average: 4,75 out of 5)


