Существует несколько видов лейшманиозов, специфика которых отлична морфологическими и территориальными признаками. Выделяют кожный лейшманиоз, слизисто-кожный и висцеральный. Заболеванию подвержены люди и животные. Возбудителем болезни выступают лейшмании, существует более 20-ти их разновидностей. Переносчики инфекции — самки москитов.

Общая информация
Заразная тропическая болезнь— висцеральный лейшманиоз— разделяется на 2 вида, которые отличаются эпидемиологической и клинической картиной:
- Кала-азар (антропозный лейшманиоз) — встречается в тропических и влажных субтропических странах (например, Индия, восточноафриканские государства).
- Средиземноморский висцеральный лейшманиоз — встречается в субтропических странах, где умеренная влажность и умеренный континентальный климат.
При висцеральном лейшманиозе поражается лимфогистиоцитарная система. У пациента наблюдаются начинаются ремиттирующая (послабляющая) лихорадка, кахексия, прогрессирующая анемия, лейкопения и резкое увеличение селезенки. Имеет преимущественно хроническое течение. Впервые возбудитель инфекции был описан в 1900-м году доктором Лейшманом Донованом. Подробное описание клинических характеристик микроорганизма сделал Е. И. Марципольский через 10 лет.
Вернуться к оглавлениюВозбудители болезни
 Возбудителями инфекции являются микроорганизмы рода Leishmania, принадлежащие к семейству Tripanosomatidae, класс Zoomastigophorea, тип Protozoa. Висцеральный лейшманиоз вызывает непосредственно Лейшмания Инфантум. Цикл жизни этого паразита имеет 2 стадии: амастиготная безжгутиковая стадия, когда лейшмания поражает человеческий или животный организм и стадия промастиготная — жгутиковая, когда паразит локализуется в моските. Амастиготная стадия лейшманий характеризуется овальной формой микроорганизма, размеры которого достигают 5 на 3 микрометра.
Возбудителями инфекции являются микроорганизмы рода Leishmania, принадлежащие к семейству Tripanosomatidae, класс Zoomastigophorea, тип Protozoa. Висцеральный лейшманиоз вызывает непосредственно Лейшмания Инфантум. Цикл жизни этого паразита имеет 2 стадии: амастиготная безжгутиковая стадия, когда лейшмания поражает человеческий или животный организм и стадия промастиготная — жгутиковая, когда паразит локализуется в моските. Амастиготная стадия лейшманий характеризуется овальной формой микроорганизма, размеры которого достигают 5 на 3 микрометра.
Как писали первооткрыватели Лейшман и Романовский, во время исследования строения патогенного организма под микроскопом было выявлено, что лейшмания иногда имеет вакуолизированную цитоплазму голубоватого оттенка. По центру расположено рубиновое ядро крупных размеров. Кинетопласт— в форме палочки, фиолетового цвета. Иногда обнаруживается рудиментарный жгут (ризопласт).
Вернуться к оглавлениюЭтиология и патогенез
После укуса инфицированного москита (переносчик инфекции — самка) спустя несколько дней (реже — недель), возникает папула. Внутри образовавшегося узелка развиваются возбудители лейшмании. При расчесывании папулы она покрывается коркой и исчезает спустя некоторое время. Восточноафриканский кожный лейшманиоз отличается тем, что кожные проявления выступают более явно, а на местах укусов появляются язвочки.
Общие проявления начинаются по окончанию инкубационного периода, длительность которого — от 2-х недель до полугода. В медицинской практике описан единичный случай, когда инкубационный период лейшманиоза занял около 9 лет.
Спустя необходимое для развития время, паразиты поражают костный мозг и ретикуло-эндотелиальную систему. Иногда висцеральный лейшманиоз заканчивается на стадии кожных проявлений. Но чаще всего процесс продолжает агрессивное развитие, и наступают патологические изменения в кровеносных сосудах с паразитарным размножением во внутренних органах. Начинается увеличение количества клеток в тканях, паренхиматозные органы (больше всех подвержена патологическому влиянию селезенка) увеличиваются в размерах.
Висцеральный лейшманиоз характеризуется последовательностью клеточных реакций организма: на ранних сроках прослеживается разрастание ткани путем деления клеток, далее — лимфоплазмоцитарное проникновение и скопление токсических веществ и самих паразитов в ткани пораженного органа. Возникают очаги отмирания тканей селезенки и инфаркты органа.
Вернуться к оглавлениюПереносчики

Переносчиками инфекции в селах и небольших городах чаще всего выступают заболевшие собаки, инфицированные люди и некоторые дикие животные. Инфекция локализована в африканских, южноазиатских странах, в Средиземноморье и на юге Америки. Также вспышки инфицирования фиксируются в Средней Азии и в Китае (северо-западной его части). Болезни подвергаются преимущественно пациенты юношеского и детского возраста. Каждый год регистрируют в среднем 500 тысяч инфицированных людей.
Вернуться к оглавлениюСимптоматика кожного лейшманиоза
Развитие болезни обычно занимает от 20-ти до 180-ти дней, в редких случаях — более года. Задолго до начала общих симптомов на месте укуса появляется папула. Заболевание условно делится на 3 периода развития: начальный период, период разгара и терминальный. Для начального периода характерны такие проявления, как общая слабость, небольшое увеличение селезенки, резкий упадок сил и мышечная слабость.
В разгар висцерального лейшманиоза возникает кардинальный симптом — волнообразное лихорадочное состояние с высокой температурой. Продолжительность его может составлять от нескольких дней до нескольких месяцев. Устойчивыми признаками висцерального лейшманиоза являются:
- уплотненная и увеличенная в размерах печень;
- сильное увеличение селезенки.
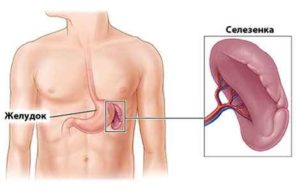
Органы — не болезненны, плотные, селезенка занимает почти всю брюшную полость, печень увеличивается меньше. При успешном лечении органы возвращаются в нормальное состояние. В терминальный период развития инфекции появляются крайнее истощение организма, мышцы сильно ослаблены и теряют тонус, через утонченную брюшную переднюю стенку просматриваются увеличенные органы — селезенка и печень. Фарфоровый цвет кожи с серым оттенком говорит о выраженной форме малокровия.
Вернуться к оглавлениюОсобенности диагностики
Все симптомы лейшманиоза— неспецифичны, их можно отнести к признакам других болезней. Для избегания ошибок в постановке диагноза и исключения других патологий Всемирная организация здравоохранения разработала специальный диагностический стандарт для точного определения каждого отдельного случая инфицирования. В странах, где болезнь распространена, поставить диагноз не составляет труда.
Вернуться к оглавлениюДифференциальный анализ
Проводится для того, чтобы исключить наличие других болезней и постановку неправильного диагноза. Выполняется в случаях, когда висцеральный лейшманиоз необходимо дифференцировать с такими болезнями, как малярия, разновидности гриппа, тиф, сепсис и другие. Амостиготная форма лейшманий отчетливо визуализируется под микроскопом. Для проведения анализа используется материал селезенки или лимфатических узлов.
Возможно определить наличие возбудителя в цитоплазме в клетках-макрофагах. Такой анализ является наиболее достоверным, чтобы диагностировать висцеральный лейшманиоз. Кожный лейшманиоз также требует проведения дифференциального анализа для исключения таких кожных заболеваний, как проказа, разнообразные микозы, опухоли и другие паразитарные инвазии. Зачастую используется анализ соскоба или отпечатка язвы на наличие лейшманий.
Вернуться к оглавлениюЛечение заболевания

Используется этиотропное лечение (против причины заболевания). Больному висцеральным лейшманиозом назначаются внутримышечные инъекции «Солюсурмина». Дозировка для взрослого человека — 0,1−0,15 грамм на 1 килограмм в сутки. Данная дозировка вводится за 2 раза. Начальную дозу назначают с минимумом «Слюсурмина» — препарата при однократном введении должно быть в 3 раза меньше, чем на 6-й день терапии.
Длительность лечения занимает от 2-х до 3-х недель.
Возможно назначение «Неостибозана», «Глюктамина» и других медикаментов с похожим эффектом. Если возникли вторичные бактериальные инфекции, врач прописывает прием антибиотических препаратов широкого воздействия. Также применяется патогенетическая терапия — комплекс витаминов, препараты, в состав которых входит железо. Пациент должен кушать здоровую пищу, богатую необходимыми витаминами и минералами для восстановления иммунной системы организма.
Вернуться к оглавлениюПрофилактические меры и прогноз
К сложному комплексу профилактических мероприятий висцерального лейшманиоза относится уничтожение москитов и санация инфицированных животных. Выявление зараженных людей и их лечение в значительной мере снижает возникновение новых вспышек инфекции. Висцеральный лейшманиоз может протекать бессимптомно длительное время. При этом инфицированный человек выступает источником эпидемии. Проведение лабораторных исследований в очаговых местах снижает локализацию инфекции при наличии соответственного лечения.
Хронические проявления кожного лейшманиоза можно ликвидировать полностью в том случае, если инфицированные будут получать своевременную терапию. Немаловажную роль для этого играет просветительская работа среди населения. Зоонозный вид лейшманиоза труднее поддается контролю, так как источником инфекции выступают дикие животные. При обнаружении инфекции следует немедленно приступать к лечению.
Людям, обитающим в местах, где распространены москиты, переносящие инфекцию, следует использовать инсектициды. При малейшем подозрении на висцеральный лейшманиоз важно обратиться к врачу за консультацией. При необходимости он назначит необходимые диагностические процедуры и терапию. Помните, что прогноз болезни при несвоевременном лечении неутешительный — тяжелые формы болезни в запущенных случаях и сопутствующие осложнения вызывают летальный исход. Легкая форма болезни при своевременной терапии часто заканчивается быстрым выздоровлением.
 Паразиты Ещё один сайт на WordPress
Паразиты Ещё один сайт на WordPress 
 (3 votes, average: 4,33 out of 5)
(3 votes, average: 4,33 out of 5)


